Un sangrado en el último trimestre de su embarazo fue la alerta que pasó desapercibida para Paula (nombre protegido) y los médicos que le hicieron el control prenatal.
Con la posibilidad de que sería un desprendimiento de placenta fue sometida a una cesárea de urgencia, pero aquella hemorragia no era otra cosa que señales de cáncer de cuello uterino (CCU) invasivo.
Fue un diagnóstico que se conoció tres meses después de que la mujer dio a luz, cuando la enfermedad había invadido su cuerpo y terminó con sus 27 años de vida y dejó dos niños huérfanos.
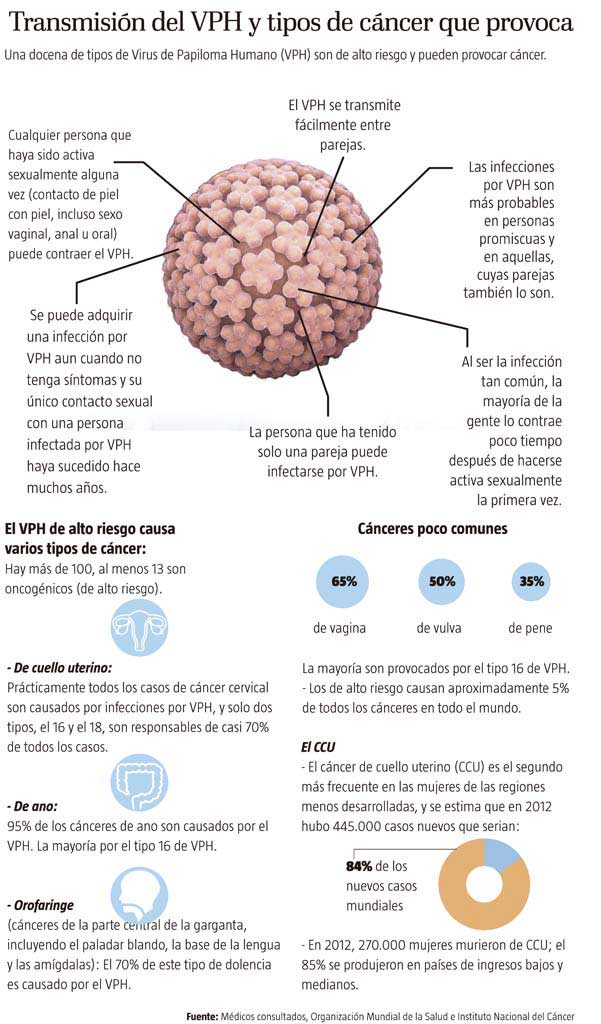
Paula no tuvo síntomas iniciales. Como tampoco las miles de mujeres que fallecieron con el CCU, ni las que padecen la patología causada por el virus del papiloma humano (VPH), enfermedad transmitida por contacto sexual.
En Ecuador, de 2009 a 2014, la morbilidad de CCU pasó de 1.263 a 1.876 y la mortalidad de 331 a 371, según el Instituto Nacional de Estadística y Censos (INEC). Sin embargo, según el Ministerio de Salud Pública (MSP) en 2012 murieron 664 mujeres por cáncer de útero y la incidencia estimada para 2013 fue de 15,8 casos por cada 100.000 habitantes.
Cifras recientes del estudio ‘Epidemiología Molecular del Virus del Papiloma Humano (VPH) en el Litoral Ecuatoriano’ revelan que de un análisis a 400 mujeres sexualmente activas, de 30 a 60 años, y con lesiones de bajo grado (verrugas y displasias leves), 140 tuvieron lesiones precancerosas y cáncer.
El informe del Instituto Nacional de Investigación en Salud Pública (Inspi) detalla que en Guayas el 8,14% de mujeres presentaban tumores por el genotipo 18, el 20,93% por el 16, el 34,88% tenía lesiones de alto grado de cáncer por el genotipo 58 y el 36,05% por otros genotipos.
Julio León, ginecólogo colposcopista del Hospital de Especialidades Guayaquil Abel Gilbert Pontón, señala que el VPH es considerado como la causa del CCU, pero que no toda mujer que tiene el virus desarrollará la enfermedad porque depende de diversos factores.
Por ejemplo, las personas con sistema inmunitario debilitado y que consumen corticoides o alguna otra droga son más propensas de tener VIH. También quienes sin control toman anticonceptivos más de cinco o seis años, las que fuman, las que tienen más de cinco a seis partos normales o las que desde edad temprana mantienen relaciones sexuales.
Danilo Medina Angulo, jefe de Ginecología, Obstetricia y Neonatología del hospital Calderón Guardia de Costa Rica, dice que el VPH ataca a muchas personas en el mundo. “El 80% de la población sexualmente activa antes de los 50 años lo portará o se enfermará”.
Del 1% al 3% de hombres portadores desarrollará la enfermedad. Sin embargo, el 70% de mujeres padece de todos los cánceres, explica. “Cuando el virus está en el cuerpo puede ser que el sistema inmune lo elimine o detenga y se quede en estado de inanimación. Pero otras personas no logran evitarlo por factores relacionados con el sistema inmune, en el caso de la mujer, por enfermedades infectocontagiosas de la vagina”.
El investigador señala que en Ecuador la población más afectada tiene entre 35 y 45 años. “Seis millones de mujeres están en riesgo de padecer cáncer de cuello uterino. De ellas, 2.000 se enferman anualmente y 1.000 mueren”. Considera que este es el segundo tipo de cáncer que afecta a la población femenina del país después del de mama.
Cuando se presentan los primeros síntomas pueden ser un problema sin solución. Uno de ellos es el sangrado tras la relación sexual, por la afectación del tumor en la matriz, otro es el dolor o pesadez en el bajo vientre, que aparece con estreñimiento o urgencia urinaria y, a veces, mal olor.
Agrega que en un período de unos 15 años, desde que la persona es infectada con el VPH, se genera la enfermedad, que comienza con una displasia leve y pasa a moderada, luego a severa y finalmente se convierte en cáncer. Advierte que las displasias empiezan a alterar las células, pero son tratables y 100% curables.
En el área de colposcopia, León detecta las neoplasias intrapiteliales que son lesiones premalignas, la antesala del cuello uterino. Estima que en lo que va del año ha detectado unos 20 cánceres de cuello uterino invasivos. “Solo el 12% de cáncer de mama termina en muerte, pero el 20% con cáncer de cuello uterino muere”, advierte.
El primer paso para el control es la citología o papanicolau. Si el resultado arroja alguna alteración, la paciente es sometida a un análisis más exhaustivo mediante la colposcopia para determinar si existe alguna alteración en el epitelio. En ese caso se toma una muestra para hacerle una biopsia y la histopatología que se realice determinará el diagnóstico definitivo, si es una neoplasia intrapitelial o un cáncer.
El especialista costarricense advierte que el papanicolau puede ser negativo, pero depende del médico ver más allá. “El examen tiene de 5% a 40% de falso negativo y eso lo detecta un ginecólogo entrenado”.
León destaca que el CCU es una patología prevenible 100% porque existen las herramientas, pero que falta socializar en los primeros niveles de salud para que el personal sepa a qué pacientes hacerles la prueba y cómo deben encaminarla, a fin de tener la cobertura adecuada. “Nosotros podemos detectar lo que no sienten ellas y dar tratamiento para evitar el cáncer. Es más barato prevenir, que curar”.
Desde el 9 de marzo, en el laboratorio de Biología Molecular del hospital Guayaquil se detectan 14 tipos de VPH, entre ellos el 16 y 18 son responsables entre el 60% y 70% del CCU. Desde esa fecha, el especialista envió 184 pruebas de pacientes con alteración en el epitelio. Este examen se realiza a mujeres a partir de los 30 años, ya que en ese grupo etario “hay el riesgo de 10% a 15% de tener la enfermedad”.
León aclara que hay excepciones en casos de que una paciente haya mantenido relaciones sexuales desde los 14 años y presente antecedentes de enfermedad de transmisión sexual.
Desde 2014, el Ministerio de Salud Pública, a través del Programa Ampliado de Inmunizaciones (PAI), vacuna a niñas de 9, 10 y 11 años, contra el VPH, con la intención de disminuir la incidencia y mortalidad por cáncer cérvico-uterino. Está incluida en el esquema básico de vacunación y se administra en escuelas públicas y privadas, incluso en puestos de vacunación en unidades operativas para atender la demanda espontánea.
Medina destaca que la vacuna es una forma de prevenir el VPH, pero destaca la importancia de complementarla. “Si damos una vacunación adecuada y medicamentos, como el isoprinosine, tendremos una adyuvancia y un sistema inmune fortalecido y con experticidad sobre los virus que más cáncer causan”, dice el ginecólogo, quien dictó en el país una charla sobre el CCU, organizada por el Grupo Difare.
Fuente: El Telégrafo

